Récidive de hernie inguinale et oedème scrotal par fuite de dialysat à travers le processus vaginalis : cas clinique.
DOI :
https://doi.org/10.25796/bdd.v8i4.87093Mots-clés :
insuffisance rénale terminale, dialyse péritonéale, hernie, oedème scrotal, processus vaginal persistantRésumé
La dialyse péritonéale est une option thérapeutique pour les patients atteints maladie rénale chronique stade V qui offre une meilleure qualité de vie par rapport à l’hémodialyse. Les hernies de la paroi abdominale et l’œdème scrotal sont des complications potentielles de la dialyse péritonéale qui peuvent obliger à interrompre la technique. Le diagnostic radiologique et le traitement de la hernie permettent toutefois de reprendre la dialyse péritonéale. Nous rapportons ici le cas d’un patient de 72 ans présentant une récidive unilatérale d’une hernie inguinale avec œdème scrotal après une réparation ouverte bilatérale due à une fuite de liquide de dialyse péritonéale à travers le processus vaginalis patent, et nous avons passé en revue la littérature existante.
Dans la littérature il est rapporté que 4 à 14 % des patients sous DP développent une hernie abdominale et que les fuites de dialysat ou l’œdème scrotal, plus rares, sont souvent liés à une hernie inguinale indirecte ou à un processus vaginalis patent persistant. Plusieurs facteurs de risque sont identifiés : âge, sexe masculin, obésité, polykystose rénale, antécédents de hernie ou volumes de dialysat élevés. Le diagnostic repose principalement sur la tomodensitométrie péritonéale. La prise en charge peut être conservatrice, mais la réparation chirurgicale par technique sans tension, préférentiellement selon Lichtenstein, est recommandée en cas de hernie avérée, primaire ou récidivante. Le moment optimal de reprise de la DP reste variable, mais se situe le plus souvent entre 2 et 6 semaines.
La dialyse péritonéale (DP) est une option thérapeutique pour les patients atteints d'une maladie rénale chronique (MRC) stade V qui offre un meilleur dynamisme, une plus grande indépendance et une meilleure qualité de vie par rapport à l'hémodialyse (HD) 1. Les patients commencent généralement la DP en effectuant manuellement des temps de contact et renouvellement de dialysat, ce qui s'appelle la « dialyse péritonéale ambulatoire continue » (DPCA). La DP est toutefois associée à des complications telles que des infections du liquide péritonéal, infections du cathéter de dialyse péritonéale (infections du tunnel et du site d'émergence), des dysfonctionnements du cathéter et des défauts de la paroi abdominale avec hernie inguinale pouvant rarement se manifester par un oedème scrotal aigu 2. Les hernies de la paroi abdominale et l'oedème scrotal sont des complications potentielles de la DP chez les adultes qui peuvent obliger à interrompre le traitement. Contrairement aux enfants, chez lesquels les hernies inguino-scrotales par un processus vaginalis perméable sont courantes, cette pathologie est très rare chez les adultes.
Observation
Nous rapportons ici le cas d'un homme de 72 ans atteint d'une MRC stade V et présentant des antécédents de diabète de type 2, d'hypertension artérielle, d'obésité (IMC > 31 kg/m²) et d'hypercholestérolémie, ainsi que des antécédents de hernie inguinale bilatérale (HI) traitées par hernioplastie ouverte sans tension avec filet (TFMH) selon la technique de Stoppa. Un cathéter de DP de Tenchkoff avait été posé simultanément, à la réparation de la hernie en raison d'une insuffisance rénale chronique à un stade avancé, avec un DFG de 13 ml/min/1,73 m² selon l'équation CKD-EPI. L'implantation avait été faite avec enfouissement selon la technique de Moncrief. Au cours des six mois suivants, en raison de la détérioration de la fonction rénale, avec des symptômes urémiques, le cathéter de DP a été externalisé et la DP a été initiée quatre semaines plus tard.
Dans les 48 heures suivant le début de la DP, le patient a présenté un œdème scrotal aigu du côté droit dû à une fuite de liquide de dialyse à travers le processus vaginal perméable (PVP). Une péritonéographie par tomodensitométrie a été réalisée et a révélé une récidive d’une hernie inguinale droite due à une fuite persistante de liquide de dialyse à travers le PVP (Figure 1). La hernie inguinale droite a été traitée par une TFMH de Lichtenstein (Figure 2) et la DP a été reprise 4 semaines après l’opération. À l’heure actuelle, après douze mois de suivi, le patient ne présente toujours pas de récidive et poursuit la DPCA, conformément à son choix.
Figure 1.CT-péritonéographie avec reconstruction 3D montrant une fuite génitale associée à un PPV droit. Images de gauche : vision antéro-postérieure. Images de droite : image latérale. Flèches : PVP.
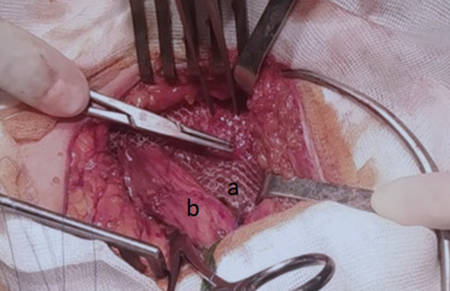
Figure 2.Hernioplastie selon la technique de Lichtenstein. a : maillage en polypropylène, b : cordon spermatique
Analyse de la littérature et discussion
On estime que les hernies de la paroi abdominale touchent 4 à 14 % des patients sous DP, favorisées par une pression intra-abdominale chronique élevée 3. Lorsqu'elles sont symptomatiques, elles peuvent justifier l'interruption de la DP jusqu'à ce que le problème soit identifié et résolu. Et lorsqu'une intervention chirurgicale est indiquée, la TFMH est le traitement actuellement recommandé avant la reprise de la DP après un délai postopératoire variable 23. Malheureusement, une hernie inguinale non diagnostiquée peut se manifester principalement après le début de la DP ou, plus rarement, comme une récidive après une TFMH antérieure 3. Notre patient a présenté une récidive de hernie inguinale droite à travers un PVP après une réparation bilatérale ouverte de la hernie inguinale par la technique de Stoppa six mois auparavant. Un oedème scrotal aigu s'est manifesté dans les 48 heures suivant sa première séance de DP, et la DP a dû être interrompue. À notre connaissance, une telle récidive chez un patient avec une MRC stade V en traitement par CAPD n'a pas encore été rapportée. Le patient s'est vu proposer une réparation chirurgicale ouverte avec mise en place d'un filet sans tension selon l'approche de Lichtenstein et résection du sac herniaire. Le déroulement postopératoire s'est déroulé sans incident et la DP a pu être reprise six semaines après l'opération, sans récidive herniaire ni complication associée après un an de suivi.
Les patients sous DP présentent un risque élevé de complications de la paroi abdominale telles que des fuites de dialysat (5 à 10 %), des hernies (10 à 37 %) (principalement des hernies inguinales et ombilicales) ou un oedème scrotal aigu (2 à 4 %) 45. L'oedème scrotal aigu est rare et souvent associé à une hernie inguinale. Les patients atteints de MRC au stade V présentent des facteurs de risque susceptibles d'augmenter la fréquence des hernies abdominales (hommes âgés, polykystose rénale, antécédents de réparation de hernie, incision médiane pour la mise en place d'un cathéter de DP, IMC élevé, volume résiduel important, durée prolongée de la DP) 3678. De plus, les volumes importants de liquide injectés dans la cavité péritonéale pendant la DPCA peuvent augmenter la pression intra-abdominale 3678 et forcer le liquide à pénétrer dans les organes génitaux indirectement par une anomalie de la paroi abdominale, ou directement par une hernie inguinale ou une PVP, provoquant un oedème scrotal 9. Ce processus affecte l'efficacité de l'ultrafiltration et la DP 37. Chez l'adulte, la hernie inguinale indirecte est presque toujours congénitale et attribuée à une défaillance de la fermeture du processus vaginalis 1011. Une petite hernie inguinale indirecte peut malheureusement passer inaperçue avant le début de la DP et devenir cliniquement évidente 3 à 105 mois plus tard 41011. Lorsqu'elles sont diagnostiquées avant le début de la DP, un traitement chirurgical doit être envisagé pour prévenir les complications (diminution de l'efficacité de l'ultrafiltration, inconfort, péritonite récurrente, incarcération, strangulation, nécrose, perforation), en particulier pour les hernies irréductibles, étant donné que d'autres hernies, telles que les hernies ombilicales réductibles, peuvent encore être traitées de manière conservatrice dans jusqu'à 71,42 % des cas 347.
En cas de suspicion de hernie indirecte chez un patient atteint d'insuffisance rénale traité par DP et présentant un oedème scrotal, la péritonéographie par tomodensitométrie est considérée comme l'examen d'imagerie de référence en raison de son taux de détection élevé 3. Cependant, des facteurs tels que l'exposition aux rayonnements et l'allergie au produit de contraste peuvent indiquer d'autres examens d'imagerie tels que l'échographie abdominale, la scintigraphie péritonéale ou l'imagerie par résonance magnétique péritonéale 1213. Une laparoscopie diagnostique peut également aider à confirmer le diagnostic en excluant une hernie inguinale controlatérale et une réparation ouverte concomitante avec filet 5. À l'heure actuelle, il n'existe pas de consensus sur la prise en charge des hernies inguinales avec oedème scrotal chez les patients en MRC stade V. Parfois, une petite hernie inguinale indirecte due à un processus vaginalis patent peut être traitée de manière conservatrice par un repos de 1 à 3 semaines ou un passage temporaire en hémodialyse ou à une DP modifiée afin de réduire le volume de liquide péritonéal et la pression intra-abdominale 14. Si une intervention chirurgicale est indiquée, la référence est la TFMH ouverte utilisant la technique de Lichtenstein 315. Cependant, des récidives surviennent dans 0 % à 60 % des cas selon le traitement, et d'autres techniques de TFMH telles que l'approche antérieure, l'approche postérieure (technique de Stoppa) ou l'approche laparoscopique se sont révélées utiles avec un faible taux de récidive, mais nécessitant un temps d'apprentissage plus long 16. La hernioplastie est généralement réalisée en même temps que la mise en place du cathéter de DP. Dans la littérature, une approche postérieure ouverte pour la réparation de la hernie selon Stoppa est indiquée pour les patients de plus de 50 ans présentant une hernie inguinale bilatérale et présente un faible taux de récidive (0,7 %) 1718. Cependant, comme le filet se rétracte jusqu'à 20 % au bout de 6 mois, un filet insuffisamment grand peut déclencher une récidive 19. Dans une série de 14 cas, la procédure de Lichtenstein avec excision du sac a donné de bons résultats. Aucune complication liée à la DP n'a été observée, et aucune récidive n'a été constatée pendant le suivi d'environ trois ans et demi 20. Chez notre patient, la hernie inguinale droite réapparue après une hernioplastie de Stoppa a été traitée par TFMH selon l'approche de Lichtenstein, sans récidive. Après l'opération, l'augmentation de la pression intraabdominale et l'insuffisance rénale chronique peuvent nuire à la cicatrisation des tissus et le moment optimal pour la reprise de la DP reste indéfini 34.
La DP est généralement reprise à des volumes normaux dans les 2 à 4 semaines suivant une dialyse péritonéale à faible volume, avec une fréquence élevée d'échanges augmentant progressivement au cours de cette période afin de retrouver le régime de DPCA préopératoire 34.
Malgré certaines données contradictoires sur le lien entre le volume de perfusion intrapéritonéale et la pression intrapéritonéale 21, la dialyse péritonéale automatisée (DPA), qui utilise des volumes de séjour plus faibles pendant que le patient est allongé pendant la nuit, est une approche intéressante dans ces situations. En effet, les échanges en position couchée ont été associés à une diminution de la pression intra-abdominale par volume de dialysat (la pression intrapéritonéale étant parallèle au volume intrapéritonéal) avec une efficacité similaire de la technique 22.
Ainsi, la DPA a été utilisée efficacement à la place de la DPCA chez les patients atteints de MRC stade V qui ont développé des hernies de la paroi abdominale 34714. Il est intéressant de noter que la réparation laparoscopique Trans abdominale prépéritonéale des hernies inguinales peut réduire la morbidité et le taux de récidive par rapport à la chirurgie ouverte avec reprise de la DP après 7 jours 23. Dans notre cas, la DP a été reprise avec des volumes normaux après 6 semaines, lorsque la plaie chirurgicale était complètement cicatrisée. Malgré notre intervalle de suivi court d'un an, le patient reste sans récidive, ce qui correspond au faible taux de récidive rapporté dans la littérature 3.
Conclusion
En conclusion, la TFMH doit toujours être proposée avant la DP chez les patients présentant une MRC stade V lorsque une hernie inguinale est diagnostiquée. La récidive de la hernie inguinale après une TFMH bilatérale selon Stoppa a été décrite comme atteignant 1,7 %, et des facteurs tels qu'un processus vaginalis patent occulte non détectée avant le début de la DP peuvent déclencher cette récidive 19. Un oedème scrotal apparaissant après le début de la DP suggère l'existence d'une hernie inguinale indirecte avec potentiellement un processus vaginalise perméable. Différentes études d'imagerie peuvent aider au diagnostic en fonction du contexte, mais le péritonéogramme par tomodensitométrie reste considéré comme la référence. La correction chirurgicale de la hernie inguinale primaire ou récidivante ne doit pas être retardée, afin de permettre la reprise de la dialyse péritonéale dès que possible.
Contributions des auteurs
VC, MT, MAL, MEK, FM et JN ont contribué à la prise en charge clinique du patient et à la collecte des données. VC et MT ont rédigé le manuscrit. MAL, MED, FM et JN ont participé à la révision critique et à l'amélioration du contenu. JN a assuré la supervision. Tous les auteurs ont approuvé la version finale du manuscrit et acceptent d'en assumer la responsabilité.
Considérations éthiques
Aucune information permettant d’identifier le patient n’a été divulguée.
Consentement du patient
Le consentement éclairé des parents de l’enfant a été obtenu pour la publication de ce rapport de cas.
Disponibilité des données
Non applicable
Financement
Les auteurs n’ont perçu aucun financement pour cet artcle
Conflits d’intérêts
Les auteurs déclarent n'avoir aucun conflit d'intérêt pour ce rapport
ORCID iDs
Maximze Taghavi: https://orcid.org/0000-0003-1442-9716
Moncef Al Barajraji : https://orcid.org/0009-0005-3187-5736
Références
- Li P.K., Chow K.M.. Peritoneal dialysis-first policy made successful: perspectives and actions. Am J Kidney Dis. 2013; 62(5):993-1005. DOI
- Esagian S.M., Spinos D., Vasilopoulou A., Syrigos N., Bishawi M., Lehrich R.W., Middleton J.P., Suhocki P.V., Pappas T.N., Economopoulos K.P.. Influence of peritoneal dialysis catheter type on complications and long-term outcomes: an updated systematic review and meta-analysis. J Nephrol. 2021; 34(6):1973-1987. DOI
- Chi Q., Shi Z., Zhang Z., Lin C., Liu G., Weng S.. Inguinal hernias in patients on continuous ambulatory peritoneal dialysis: is tension-free mesh repair feasible?. BMC Surg. 2020; 20(1)DOI
- Girimaji N., Sunnesh A., Nagalakshmi T., Bethasaida Manuel M., Reddy Vutukuru V., Rapur R., Vishnubhotla S.. Prevalence and outcome of abdominal wall hernia in patients with end-stage renal disease on peritoneal dialysis. Ther Apher Dial. 2023; 27(2):320-327. DOI
- Haggerty S.P., Jorge J.M.. Laparoscopy to evaluate scrotal edema during peritoneal dialysis. JSLS. 2013; 17(3):429-432. DOI
- García-Ureña M.A., Rodríguez C.R., Vega Ruiz V., Carnero Hernández F.J., Fernández-Ruiz E., Vazquez Gallego J.M., Velasco García M.. Prevalence and management of hernias in peritoneal dialysis patients. Perit Dial Int. 2006.
- Balda S., Power A., Papalois V., Brown E.. Impact of hernias on peritoneal dialysis technique survival and residual renal function. Perit Dial Int. 2013; 33(6):629-634. DOI
- Yang S.F., Liu C.J., Yang W.C., Chang C.F., Yang C.Y., Li S.Y., Lin C.C.. The risk factors and the impact of hernia development on technique survival in peritoneal dialysis patients: a population-based cohort study. Perit Dial Int. 2015; 35(3):351-359. DOI
- Davidson P.G., Usal H., Fiorillo M.A., Maniscalco A.. The importance of peritoneal imaging in the workup of genital edema in patients on continuous ambulatory peritoneal dialysis. Mt Sinai J Med. 1999.
- Read R.C.. British contributions to modern herniology of the groin. Hernia. 2005; 9(1):6-11. DOI
- Banshodani M., Kawanishi H., Moriishi M., Shintaku S., Hashimoto S., Nishihara M.. Inguinal hernia in hemodialysis versus peritoneal dialysis patients: a case-control study. Ren Replace Ther. 2016; 2(1):1-5. DOI
- Tokmak H., Mudun A., Türkmen C., Sanli Y., Cantez S., Bozfakioğlu S.. The role of peritoneal scintigraphy in the detection of continuous ambulatory peritoneal dialysis complications. Ren Fail. 2006; 28(8):709-713. DOI
- Prokesch R.W., Schima W., Schober E., Vychytil A., Fabrizii V., Bader T.R.. Complications of continuous ambulatory peritoneal dialysis: findings on MR peritoneography. Am J Roentgenol. 2000; 174(4):987-991. DOI
- Al-Wadani H., Alqahtani A.A., Al-Dossari N., Alsawad A., Al-Atiqu M., Saad I., Al-Hwiesh A.K.. Conservative treatment of processus vaginalis hernia in two peritoneal dialysis patients. Saudi J Kidney Dis Transplant. 2010.
- Luk Y., Li J.Y.Y., Law T.T., Ng L., Wong K.Y.. Tension-free mesh repair of inguinal hernia in patients on continuous ambulatory peritoneal dialysis. Perit Dial Int. 2020; 40(1):62-66. DOI
- Pereira C., Rai R.. Open Lichtenstein hernioplasty versus laparoscopic transabdominal preperitoneal mesh repair: the pain factor. Cureus. 2021; 2021;13(9):e18282DOI
- Stoppa R.E., Warlaumont C.R., Verhaeghe P.J., Romero E.R., M’Balla-N’Di C.J.. Prosthetic repair in the treatment of groin hernias. Int Surg. 1986.
- Solorzano C.C., Minter R.M., Childers T.C., Kilkenny J.W., Vauthey J.N.. Prospective evaluation of the giant prosthetic reinforcement of the visceral sac for recurrent and complex bilateral inguinal hernias. Am J Surg. 1999; 1999;177(1):19-22DOI
- Fernández-Lobato R., Tartas-Ruiz A., Jiménez-Miramón F.J., Marín-Lucas F.J., Adana-Belbel J.C., Esteban M.L.. Stoppa procedure in bilateral inguinal hernia. Hernia. 2006; 10(2):179-183. DOI
- Iyasu Y., Ogata N., Matsuda S., Kusanagi H.. Safety of hernia sac resection in inguinal herniorrhaphy for patients on peritoneal dialysis: a case series. Hernia. 2024. DOI
- Leung K.C., Mahony S., Brown E.A., Corbett R.W.. Factors affecting intraperitoneal pressure (IPP) and its prognostic value in predicting leak risk and gastrointestinal symptoms in adult peritoneal dialysis patients: a systematic review and meta-analysis. J Nephrol. 2024. DOI
- Enoch C., Aslam N., Piraino B.. Intra-abdominal pressure, peritoneal dialysis exchange volume, and tolerance in APD. Semin Dial. 2002; v-Dec;15(6):403-6DOI
- Cui C., Zhang L., Luan L., Liu Q., Cheng Y., Li B.. Laparoscopic techniques in treatment of inguinal hernia in patients with peritoneal dialysis: experiences from 15 cases. J Laparoendosc Adv Surg Tech - A. 2023; 2023;33(8):738-742DOI
Références
Li PK, Chow KM. Peritoneal dialysis-first policy made successful: perspectives and actions. Am J Kidney Dis. 2013;62(5):993-1005. doi: https://doi.org/10.1053/j.ajkd.2013.03.038
Esagian SM, Spinos D, Vasilopoulou A, Syrigos N, Bishawi M, Lehrich RW, Middleton JP, Suhocki PV, Pappas TN, Economopoulos KP. Influence of peritoneal dialysis catheter type on complications and long-term outcomes: an updated systematic review and meta-analysis. J Nephrol. 2021;34(6):1973–1987. doi: https://doi.org/10.1007/s40620-021-01016-y
Chi Q, Shi Z, Zhang Z, Lin C, Liu G, Weng S. Inguinal hernias in patients on continuous ambulatory peritoneal dialysis: is tension-free mesh repair feasible? BMC Surg. 2020;20(1):310. doi: https://doi.org/10.1186/s12893-020-00979-2
Girimaji N, Sunnesh A, Nagalakshmi T, Bethasaida Manuel M, Reddy Vutukuru V, Rapur R, Vishnubhotla S. Prevalence and outcome of abdominal wall hernia in patients with end-stage renal disease on peritoneal dialysis. Ther Apher Dial. 2023;27(2):320-327. doi: https://doi.org/10.1111/1744-9987.13917
Haggerty SP, Jorge JM. Laparoscopy to evaluate scrotal edema during peritoneal dialysis. JSLS. 2013;17(3):429-432. doi: https://doi.org/10.4293/108680813x13693422521674
García-Ureña MA, Rodríguez CR, Vega Ruiz V, Carnero Hernández FJ, Fernández-Ruiz E, Vazquez Gallego JM, Velasco García M. (2006). Prevalence and management of hernias in peritoneal dialysis patients. Perit Dial Int. 2006 Mar-Apr;26(2):198-202.
Balda S, Power A, Papalois V, Brown E. Impact of hernias on peritoneal dialysis technique survival and residual renal function. Perit Dial Int. 2013;33(6):629-634. doi: https://doi.org/10.3747/pdi.2012.00255
Yang SF, Liu CJ, Yang WC, Chang CF, Yang CY, Li SY, Lin CC. The risk factors and the impact of hernia development on technique survival in peritoneal dialysis patients: a population-based cohort study. Perit Dial Int. 2015;35(3):351-359. doi: https://doi.org/10.3747/pdi.2013.00139
Davidson PG, Usal H, Fiorillo MA, Maniscalco A. The importance of peritoneal imaging in the workup of genital edema in patients on continuous ambulatory peritoneal dialysis. Mt Sinai J Med. 1999 Mar;66(2):125-127.
Read RC. British contributions to modern herniology of the groin. Hernia. 2005;9(1):6-11. doi: https://doi.org/10.1007/s10029-004-0285-7
Banshodani M, Kawanishi H, Moriishi M, Shintaku S, Hashimoto S, Nishihara M. Inguinal hernia in hemodialysis versus peritoneal dialysis patients: a case-control study. Ren Replace Ther. 2016;2(1):1-5. doi: https://doi.org/10.1186/s41100-016-0035-1
Tokmak H, Mudun A, Türkmen C, Sanli Y, Cantez S, Bozfakioğlu S. The role of peritoneal scintigraphy in the detection of continuous ambulatory peritoneal dialysis complications. Ren Fail. 2006;28(8):709-713. doi: https://doi.org/10.1080/08860220600925396
Prokesch RW, Schima W, Schober E, Vychytil A, Fabrizii V, Bader TR. Complications of continuous ambulatory peritoneal dialysis: findings on MR peritoneography. Am J Roentgenol. 2000;174(4):987-991. doi: https://doi.org/10.2214/ajr.174.4.1740987
Al-Wadani H, Alqahtani AA, Al-Dossari N, Alsawad A, Al-Atiqu M, Saad I, Al-Hwiesh AK. Conservative treatment of processus vaginalis hernia in two peritoneal dialysis patients. Saudi J Kidney Dis Transplant. 2010 May;21(3):507-10.
Luk Y, Li JYY, Law TT, Ng L, Wong KY. Tension-free mesh repair of inguinal hernia in patients on continuous ambulatory peritoneal dialysis. Perit Dial Int. 2020;40(1):62-66. doi: https://doi.org/10.1177/0896860819879596
Pereira C, Rai R. (2021). Open Lichtenstein hernioplasty versus laparoscopic transabdominal preperitoneal mesh repair: the pain factor. Cureus. 2021;13(9):e18282. doi: https://doi.org/10.7759/cureus.18282
Stoppa RE, Warlaumont CR, Verhaeghe PJ, Romero ER, M’Balla-N’Di CJ. Prosthetic repair in the treatment of groin hernias. Int Surg. 1986 Jul-Sep;71(3):154-8.
Solorzano CC, Minter RM, Childers TC, Kilkenny JW, Vauthey JN. (1999). Prospective evaluation of the giant prosthetic reinforcement of the visceral sac for recurrent and complex bilateral inguinal hernias. Am J Surg. 1999;177(1):19-22. doi: https://doi.org/10.1016/s0002-9610(98)00292-x
Fernández-Lobato R, Tartas-Ruiz A, Jiménez-Miramón FJ, Marín-Lucas FJ, de Adana-Belbel JC, Esteban ML. Stoppa procedure in bilateral inguinal hernia. Hernia. 2006;10(2):179-183. doi: https://doi.org/10.1007/s10029-005-0061-3
Iyasu Y, Ogata N, Matsuda S, Kusanagi H. Safety of hernia sac resection in inguinal herniorrhaphy for patients on peritoneal dialysis: a case series. Hernia. 2024 Dec;28(6):2411-2414. doi: https://doi.org/10.1007/s10029-024-03166-x
Leung KC, Mahony S, Brown EA, Corbett RW. Factors affecting intraperitoneal pressure (IPP) and its prognostic value in predicting leak risk and gastrointestinal symptoms in adult peritoneal dialysis patients: a systematic review and meta-analysis. J Nephrol. 2024 Sep;37(7):1767-1777. doi: https://doi.org/10.1007/s40620-024-02091-7
Enoch C, Aslam N, Piraino B. Intra-abdominal pressure, peritoneal dialysis exchange volume, and tolerance in APD. Semin Dial. 2002 Nov-Dec;15(6):403-6. doi: https://doi.org/10.1046/j.1525-139x.2002.00100.x
Cui C, Zhang L, Luan L, Liu Q, Cheng Y, Li B. (2023). Laparoscopic techniques in treatment of inguinal hernia in patients with peritoneal dialysis: experiences from 15 cases. J Laparoendosc Adv Surg Tech - A. 2023;33(8):738-742. doi: https://doi.org/10.1089/lap.2023.0088
Téléchargements
Soumis
Accepté
Publié
Comment citer
Numéro
Rubrique
Licence
© Victor Calderon, Maxime Taghavi, Moncef Al Barajraji, Michael El Khoury, Freddy Mboti, Johanna Noels 2025

Ce travail est disponible sous la licence Creative Commons Attribution 4.0 International .








